|
Verschwimmen die Grenzen der inneren Netzhaut? DRIL als prognostischer und prädiktiver Marker
Eine Desorganisation der inneren Netzhaut (DRIL) gilt als wichtiger prognostischer Biomarker für das funktionelle Sehvermögen. Studien legen zudem nahe, dass sie auch prädiktive Aussagekraft für das Ansprechen auf bestimmte Therapien haben kann. Eine frühzeitige Behandlung kann in Einzelfällen das Fortschreiten der strukturellen Schäden verlangsamen. Beim diabetischen Makulaödem mit DRIL gibt es Studien, die nahelegen, dass Steroide bessere Aussichten auf ein Ansprechen haben als eine Anti-VEGF-Therapie.1
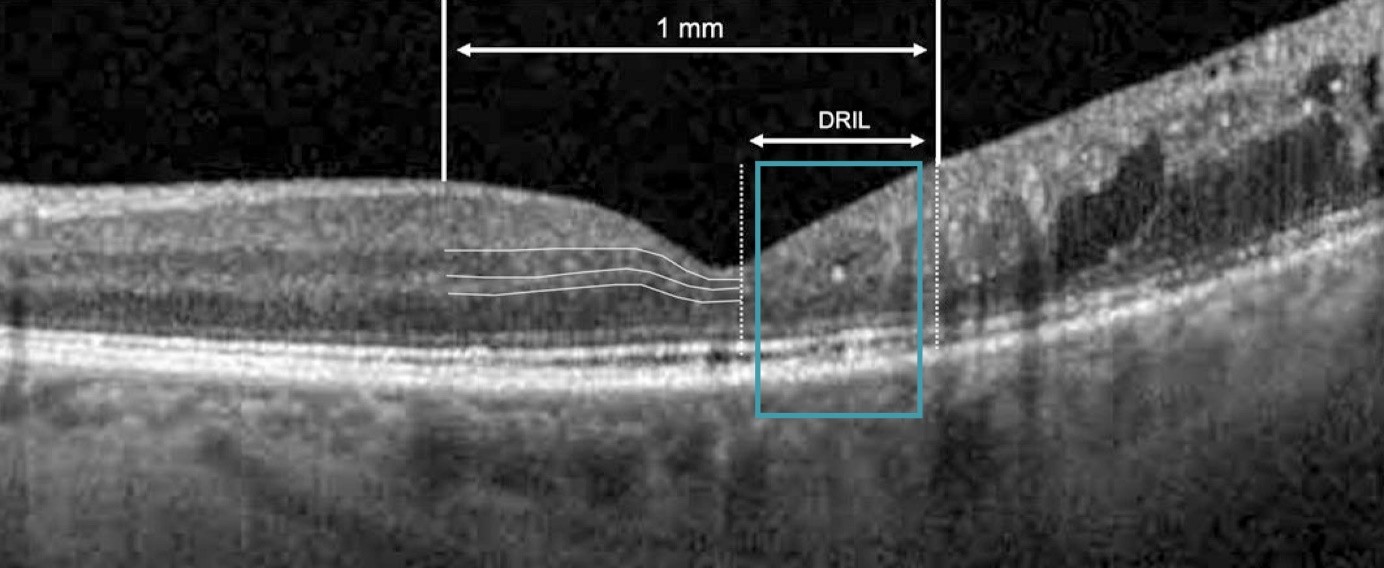
Bild: Bei Vorliegen einer Desorganisation der inneren Netzhautschicht sind die Grenzen zwischen den Netzhautschichten nicht mehr zu erkennen.11 Adaptiert nach Wang J et al., 2022.11
Wenn in Aufnahmen der optischen Kohärenztomographie (OCT) die Grenzen zwischen der inneren plexiformen Schicht, innerer Körnerschicht und äußerer plexiformen Schicht verschwimmen, spricht man von „Disorganization of retinal inner layers“, abgekürzt DRIL.1 Die morphologischen Veränderungen deuten auf eine Zerstörung von bipolarer, amakriner oder horizontaler Zellen in inneren Netzhautschichten hin – zum Beispiel, wenn bipolare Axone reißen, nachdem ihre Elastizitätsgrenze aufgrund eines Ödems überschritten wurde. Es wird angenommen, dass so auch die Übertragung der visuellen Informationen von den Fotorezeptoren zu den Ganglienzellen gestört wird. Das erklärt, warum DRIL ein wichtiger prognostischer Biomarker für den Visus zu sein scheint, und zwar unabhängig von der zentralen Netzhautdicke bei Augen mit einem diabetischen Makulaödem (DMÖ).1,2
DRIL und DMÖ? Die Dringlichkeit einer geeigneten Therapie steigt
Beim DMÖ weist das Vorhandensein einer DRIL auf ein chronisches Ödem hin – und damit in der Regel auf eine hohe Entzündungsbeteiligung. Obwohl alle verfügbaren Therapien bei DMÖ eine Verringerung der Netzhautschwellung und eine Visusverbesserung bewirken können, bleibt eine bereits bestehende DRIL häufig bestehen. Dies deutet darauf hin, dass DRIL in vielen Fällen Ausdruck einer irreversiblen Netzhautschädigung ist – was die Bedeutung einer frühzeitigen Diagnose und gezielten Therapie unterstreicht.
Bei Patienten mit geringer DRIL war es wahrscheinlicher, dass sich das Sehvermögen durch die Behandlung verbesserte. Und eine Auflösung der DRIL war eng mit einer Verbesserung des Visus assoziiert.1 Wichtig ist auch der Zeitpunkt: Augen mit einer frühen Verbesserung der DRIL sind mit einer hohen Wahrscheinlichkeit Augen, die langfristig besser sehen werden.3 Daher kann die frühzeitige Erkennung einer DRIL helfen, die Behandlung anzupassen.
DRIL wird beim DMÖ als Biomarker für den Einsatz eines Steroids angesehen.1 Eine prospektive Beobachtungsstudie mit 67 DMÖ-Patienten zeigte, dass das Vorliegen einer DRIL die Chancen deutlich verringert, dass eine Anti-VEGF-Therapie anspricht (Odds ratio = 7,05; p = 0,034).4 Hingegen zeigte eine multizentrische, retrospektive Studie mit 177 DMÖ-Augen über 12 Monate, dass die Behandlung mit einem Dexamethason-Implantat DRIL effektiv verbessern kann. Die DRIL an der Grenze zwischen dem Ganglienzellen-inneren plexiformen Komplex und der inneren Körnerschicht verbesserte sich bei 75 % der Augen (p < 0,001) und die DRIL zwischen der inneren Körnerschicht und der äußeren plexiformen Schicht bei 35 % der Augen (p = 0,004) durch das intravitreale Dexamethason-Implantat.5
Bei einem retinalen Venenverschluss (RVV) können ebenfalls DRIL auftreten. Der Grad der DRIL im zentralen Gesichtsfeld steht im Zusammenhang mit dem Ausmaß der ischämischen Schädigung bei einer retinalen Venenokklusion.2 Zwar fehlt beim RVV noch Evidenz, um ein abschließendes Fazit zu ziehen, erste Daten zeigen aber Parallelen zu den Beobachtungen bei DMÖ.2
Ausblick: Personalisierte Medizin und KI
Integriert in KI- Modelle, die Netzhautbilddaten analysieren, könnte DRIL ein wichtiger Anhaltspunkt für Algorithmen darstellen, die das Fortschreiten der DMÖ und das Ansprechen auf die Behandlung vorhersagen sollen. Die Standardisierung von DRIL-Bewertungen über OCT-Geräte hinweg und die Verbesserung der Genauigkeit von KI-gesteuerten Interpretationen könnten den klinischen Nutzen weiter erhöhen, die Variabilität verringern und die DMÖ-Diagnose und -Überwachung verbessern.6
OZURDEX Firstline
Das intravitreale Dexamethason-Implantat OZURDEX kann bei DMÖ und RVV als First-Line-Therapie eingesetzt werden# und zeichnet sich durch einen schnellen Wirkeintritt mit deutlichem Visusgewinn bereits nach einer Woche aus.7,8,9,10 Insbesondere bei Vorliegen eines Makulaödems mit DRIL ist die Dringlichkeit einer geeigneten Therapie hoch, um irreversible Netzhautschädigungen zu vermeiden.
Referenzen:
- Munk MR et al. Int J Mol Sci. 2022 Jul 8;23(14):7585.
- Munk MR et al. Diagnostics (Basel). 2024 Sep 7;14(17):1983.
- Sun JK et al. JAMA Ophthalmol. 2014 Nov;132(11):1309-16.
- Santos AR et al. 2018 Jun;38(6):1110-1119.
- Zur D et al. Acta Ophthalmol. 2020 Mar;98(2):e217-e223.
- Di-Luciano eta l. Rev Bras Oftalmol. 2022;81:e0027
- OZURDEX Fachinformation, aktueller Stand
- Minnella AM et al.: Adv Ther. 2018;36(2):416–425
- Veritti D et al.: Ophthalmologica 2017;238(1-2):100-105
- Yoon Y et al.: Ophthalmologica 240(2) (2018):81-89
- Wang J et al., Br J Ophthalmol 2022. Feb;106(2):241-245.
# OZURDEX wird angewendet zur Behandlung von Erwachsenen mit einer Sehbeeinträchtigung aufgrund eines Diabetischen Makulaödems (DMÖ), die pseudophak sind oder auf eine Therapie mit Nicht-Kortikosteroiden unzureichend ansprechen oder bei denen diese als unpassend angesehen wird, von Erwachsenen mit Makulaödem als Folge eines retinalen Venenastverschlusses oder retinalen Zentralvenenverschlusses und von Erwachsenen mit einer Entzündung des posterioren Augensegments, die sich als nicht-infektiöse Uveitis darstellt.6
Pflichttext
|