|
Wie würden Sie behandeln?
Multifaktorielle Krankheitslast bei Prurigo nodularis
Die chronische, progressive, entzündliche Hauterkrankung Prurigo nodularis (PN) geht mit stark juckenden, knotigen Läsionen einher – oftmals treten bei Betroffenen mehrere hundert Knoten am ganzen Körper auf.1-4 In Deutschland leidet schätzungsweise jeder tausendste Mensch an PN, vornehmlich Menschen mittleren bis höheren Alters über 50 Jahre.5,6 Die Krankheit hat häufig einen starken Einfluss auf die Lebensqualität der Patient*innen. Die Teilnahme an Alltagsaktivitäten wird beeinträchtigt, auch die sozialen Interaktionen können unter der PN leiden und psychische Belastungen aufgrund der Erkrankung entstehen.7,8 So auch bei dem 57-jährigen Patienten, der seit 15 Jahren von PN betroffen ist. Durch die hohe multifaktorielle Krankheitslast ist er unter anderem in seiner Arbeitsfähigkeit eingeschränkt. Weder bei ihm noch in seiner Familie liegt eine atopische Dermatitis (AD) vor.
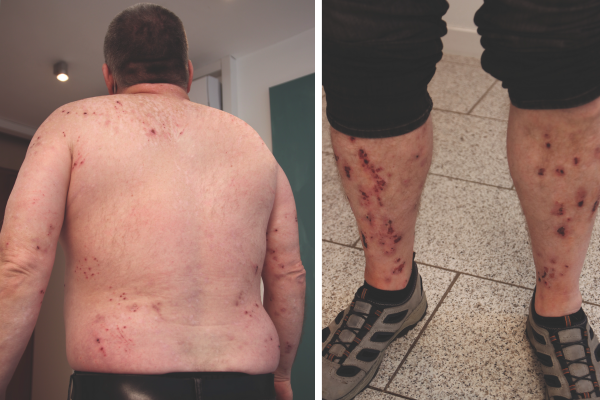
Abbildung 1: Schienbeine (1a) und Oberkörper dorsal (1b) vor Therapiebeginn
|
|
|
|
|
Von Erstvorstellung bis Therapieerfolg: Erfahrungen aus der Praxis
Erstmals traten die Symptome der PN 2009 in Form von juckenden Knoten an den Beinen des heute 57-jährigen Bodenverlegers auf. Im Verlauf der Erkrankung breiteten sich die Läsionen an den Armen und Schultern aus, der mittlere Rücken blieb dabei ausgespart – man spricht hier vom PN-typischen „Schmetterlingszeichen“ (s. Abb. 1b).2-4 Die Diagnose PN erhielt der Mann erst Mitte 2011, ein Jahr später stellte er sich erstmalig bei seiner behandelnden Dermatologin vor. Zu diesem Zeitpunkt wies er exkoriierte Prurigo-Knoten sowie Kratzexkoriationen, Hyper- und Hypopigmentierungen an Armen, Bauch, Rücken und im glutealen Bereich auf. Die sichtbaren Hautläsionen waren ihm unangenehm, die damit einhergehenden Schmerzen, vor allem an den Beinen, schränkten ihn in seiner Arbeitsfähigkeit ein. Den ausgeprägten Pruritus, den er mit einer 8 auf der visuellen Analogskala (VAS) bewertete, konnte er nur kurzfristig durch Kratzen und Sonnenlicht lindern. Die Therapie mit topischen Glukokortikosteroiden der Klasse III oder IV sowie die Anwendung von Mometason-Creme und wirkstofffreier Basispflege konnte die PN nicht ausreichend kontrollieren.
|
|
|
|
Für welche nächste Therapieoption hätten Sie sich entschieden?
|
Nach mehreren Jahren der topischen Therapie, in denen der Patient weiterhin unter den Symptomen der PN litt, startete der heute 57-Jährige bei einem erneuten schweren Krankheitsschub die Therapie mit Dupilumab (Dupixent®). Eine Checkliste zur Indikationsstellung zur Systemtherapie der chronischen Prurigo bei Erwachsenen finden Sie hier.
Bereits nach einer Woche war keine begleitende topische Therapie mehr notwendig. Nach zwei Monaten waren sowohl die entzündlichen Läsionen nahezu vollständig abgeheilt als auch die Hyperpigmentierung und der Pruritus deutlich zurückgegangen. Im weiteren Therapieverlauf traten nur noch vereinzelt Läsionen auf und der Pruritus nahm weiter ab. Der 57-Jährige bewertete ihn nur noch mit einem VAS-Pruritus von 1. Somit verbesserte sich auch die Lebensqualität des Patienten erheblich, wie der stabile DLQI von 1 im August 2023 bestätigt. Im Vergleich dazu: Vor Therapiebeginn mit Dupilumab lag der DLQI noch bei 27. Seitdem kann der Mann mit seiner PN gut leben, erfährt keine Einschränkungen der Arbeitsfähigkeit mehr, kann besser schlafen und sein Selbstwertgefühl wurde durch die Verbesserung des Hautbildes gesteigert.
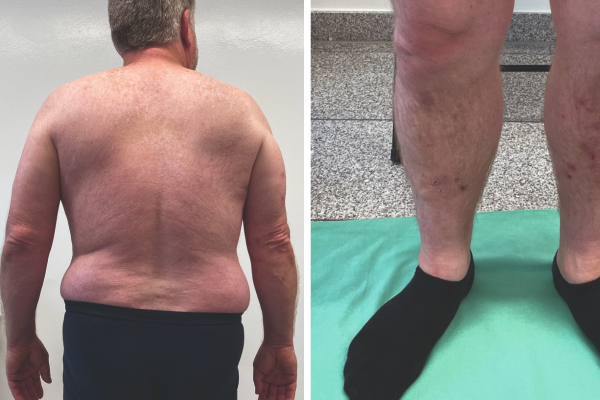
Abbildung 2: Schienbeine (2a) und Oberkörper dorsal (2b) unter Therapie mit Dupilumab im August 2023
|
|
|
|
|
Zielgerichtete Therapie durch Rezeptorblockade
Dupilumab wird angewendet zur Behandlung von mittelschwerer bis schwerer PN bei Erwachsenen, die für eine systemische Therapie in Betracht kommen.9,#
Die Wirkung des monoklonalen Antikörpers beruht auf der dualen Rezeptorblockade der IL-4-Rezeptor-α-Untereinheit und der damit verbundenen Hemmung der Signalwege der Interleukine IL-4 und IL-13.9-12 Damit setzt Dupilumab an der Typ-2-Inflammation an, die neben der atopischen Dermatitis der PN ebenfalls zugrunde liegt. Die Hemmung der IL-4- und IL-13-Signalwege durch Dupilumab führte in Studien bei den Teilnehmenden zu einem anhaltenden Ansprechen mit signifikanter Verbesserung von Hautläsionen, Pruritus und Lebensqualität.13 Darüber hinaus weist Dupilumab ein etabliertes Langzeitsicherheitsprofil auf.14
Atopisches Hand- und Fußekzem, Schlafstörungen durch AD, AD im Kindesalter: Sie interessieren sich für weitere dermatologische Praxisfälle der Dupilumab-Therapie? Hier finden Sie weitere Fälle:
# In der EU ist Dupilumab zugelassen9
- zur Behandlung von mittelschwerer bis schwerer AD bei Erwachsenen und Jugendlichen ab 12 Jahren und bei Kindern ab 6 Monaten mit schwerer AD, die für eine systemische Therapie in Betracht kommen,
- als Add-on-Erhaltungstherapie bei Erwachsenen und Jugendlichen ab 12 Jahren mit schwerem Asthma mit Typ-2-Inflammation, gekennzeichnet durch eine erhöhte Anzahl der Eosinophilen im Blut und/oder einer erhöhten exhalierten Stickstoffmonoxid-Fraktion (FeNO), das trotz hochdosierter inhalativer Kortikosteroide (ICS) plus einem weiteren zur Erhaltungstherapie angewendeten Arzneimittel unzureichend kontrolliert ist, sowie Add-on-Erhaltungstherapie bei Kindern von 6 bis 11 Jahren mit schwerem Asthma mit Typ-2-Inflammation, gekennzeichnet durch eine erhöhte Anzahl der Eosinophilen im Blut und/oder eine erhöhte exhalierte Stickstoffmonoxid-Fraktion (FeNO), das trotz mittel- bis hochdosierter ICS plus einem weiteren zur Erhaltungstherapie angewendeten Arzneimittel unzureichend kontrolliert ist.
- Außerdem als Add-on-Therapie mit intranasalen Kortikosteroiden zur Behandlung von Erwachsenen mit schwerer chronischer Rhinosinusitis mit Nasenpolypen (CRSwNP), die mit systemischen Kortikosteroiden und/oder chirurgischem Eingriff nicht ausreichend kontrolliert werden kann,
- zur Behandlung von mittelschwerer bis schwerer Prurigo nodularis (PN) bei Erwachsenen, die für eine systemische Therapie in Betracht kommen,
- zur Behandlung der eosinophilen Ösophagitis (EoE) bei Erwachsenen, Jugendlichen und Kindern ab 1 Jahr mit einem Körpergewicht von mindestens 15 kg, die mit einer konventionellen medikamentösen Therapie unzureichend therapiert sind, diese nicht vertragen oder für die eine solche Therapie nicht in Betracht kommt, und
- als Add-on-Erhaltungstherapie bei erwachsenen Patient*innen mit durch eine erhöhte Anzahl an Eosinophilen im Blut gekennzeichneter chronisch obstruktiver Lungenerkrankung (COPD), die trotz einer Kombinationstherapie aus einem inhalativen Kortikosteroid (ICS), einem langwirksamen Beta-2-Agonisten (LABA) und einem langwirksamen Muskarinantagonisten (LAMA) oder, falls ICS nicht angebracht ist, einer Kombinationstherapie aus LABA und LAMA unzureichend kontrolliert ist.
|
|
|
|
|
Pflichttext Dupixent®
Referenzen
1 Zeidler C et al. Acta Derm Venereol 2018; 98(2): 173-179
2 Zeidler C et al. Dermatol Clin 2018; 36: 189-197
3 Kwon CD et al. Medicines 2019; 6(4): 97
4 Huang AH et al. J Am Acad Dermatol 2020; 83(6): 1559-1565
5 Ständer S et al. Acta Derm Venereol 2020; 100: adv00309
6 Hughes JM et al. Medicines 2020; 7.pii: e4
7 Pereira MP et al. J Eur Acad Dermatol Venereol 2018; 32(7): 1059-1065
8 Whang KA et al. J Allergy Clin Immunol Pract 2020; 8(9): 3240-3241
9 DUPIXENT® Fachinformation 200 mg / 300 mg, Stand Juni 2024
10 Werfel T. Dtsch Arztebl Int 2014; 111: 509-20
11 Gandhi NA et al. Nat Rev Drug Disc 2016; 15: 35-50
12 Le Floc’h A et al. Allergy. 2020; 75(5): 1188-1204
13 Presented at the 2022 Annunal Meeting of the European Academy of Dermatology and venereology (EADV 2022); Milan, Italy; September 6-10, 2022; Presented at the 2022 Annual Meeting of the American Academy of Dermatology (AAD 2022); Boston, MA, USA; March 25–29, 2022
14 Beck L et al. Am J Clin Dermatol. 2022; 23(3): 393-408
Mit freundlicher Unterstützung von Sanofi und Regeneron
MAT-DE-2403332-1.0-11/2024
|
|
|
|
|
„Kompakt Dermatologie und Allergologie“ ist ein Titel der Biermann Verlag GmbH in Köln. Sie erhalten diese E-Mail, da Sie für diesen Newsletter angemeldet sind. Sie können in unserem Fachportal weitere Newsletter zu verschiedenen medizinischen Fachrichtungen abonnieren. Sollten Sie kein Interesse mehr an diesem Newsletter haben, können Sie sich hier abmelden. Haben Sie Fragen oder Anregungen zu unseren Themen und Inhalten, freuen wir uns auf Ihre E-Mail: [email protected]. Bitte beachten Sie, dass dieser Newsletter nur Angehörigen der Heilberufe gemäß HWG §10 zugänglich gemacht werden darf; das gilt auch für das Weiterempfehlen und Weiterleiten.
Impressum: Biermann Verlag GmbH | MedCon Health Contents GmbH | HRB Bonn 11110 | HRB Köln 78926
Geschäftsführer: Dr. med. Hans Biermann
Hier vollständiges Impressum aufrufen
|
|
|
|
|
|